Koronare Herzkrankheit
Die koronare Herzkrankheit, auch ischämische Herzkrankheit, wird durch Arteriosklerose (umgangssprachlich Arterienverkalkung) hervorgerufen und ist eine Erkrankung der Herzkranzgefäße. Dabei kommt es zu Ablagerungen in den Gefäßwänden, die zu einer Versteifung dieser sowie zu einer Verminderung des Gefäßquerschnittes bis zur vollständigen Verstopfung führen können. Risikofaktoren sind der Diabetes mellitus, Zigarettenrauchen, hohes Cholesterin und der Bluthochdruck. Die Folge ist eine Beeinträchtigung der Durchblutung und damit eine verminderte Sauerstoffversorgung der Herzmuskulatur. Bei der Behandlung der koronaren Herzkrankheit kommen prinzipiell die aortokoronare Bypass Operation, die percutane Koronarintervention (PCI) und die medikamentöse Therapie in Frage.
In der Regel empfehlen wir:
- die PCI bei Patienten aller Altersgruppen, wenn die Koronarstenosen sich für eine PCI technisch gut eignen,
- eine Bypass-Operation bei jüngeren Patienten mit multiplen Verengungen und Beteiligung des Hauptstammes der linken Kranzarterie,
- die PCI bei älteren Patienten mit Begleiterkrankungen und einem hohen OP-Risiko
- die medikamentöse Therapie bei Patienten mit nicht höhergradigen und/oder diffusen Verengungen, deren Befund nicht so schwer ist, so dass ein operatives oder interventionelles Verfahren nicht notwendig ist.
Bei allen Patienten mit einer koronaren Herzkrankheit ist meist eine medikamentöse Begleitbehandlung des LDL-Cholesterins erforderlich. Weiterhin ist bei Koronarkranken eine Einstellung eines erhöhtes Blutdruckes auf Normwerte erforderlich und eine optimale Stoffwechselführung bei Vorliegen eines Diabetes mellitus. Herzkranke Diabetiker haben das höchste kardiovaskuläre Risiko!
Ballondilatation und Stentversorgung
Mittlerweile ist es Standard, Verengungen der Herzkranzgefäße mit Ballondilatation und Stents zu versorgen. In der Regel werden Stents, die Medikamente freisetzen, sogenannte Drug-Eluting-Stents, verwendet. Diese erfordern eine komplexe Behandlung mit Thrombozytenhemmern. Bei sehr verkalkten Stenosen wenden wir die Rotablation an. Hier wird mit einem Bohrkopf ein Kanal in das verkalkte Gefäß gebohrt, damit die Voraussetzungen für eine Stentimplanation geschaffen werden. Ist das Ausmaß der Gefäßverengung in der Koronarangiographie nicht eindeutig, messen wir die Druckdifferenz vor und hinter der Verengung im Kranzgefäß (FFR: FractionalFlow Reserve). Alternativ untersuchen wir die Struktur der Gefäßwände mit intravaskulärem Ultraschall (IVUS). Sämtliche Eingriffe werden auf hochmodernen 2-Ebenenanlagen der Firma Siemens durchgeführt. Auf den großen Monitoren, den sogenannten „Large Displays“ können die behandelnden Ärzte auch die kleinsten Details erkennen.
Hochrisiko-Eingriffe bei Patienten mit hohem Operationsrisiko als Alternative zur Bypass-Operation
Bei Patienten mit einem sehr hohen OP-Risiko führen wir zunehmend interventionelle Eingriffe als Alternative zur Herzoperation durch. Falls notwendig, erfolgt eine mechanische Unterstützung der Auswurfleistung der linken Herzkammer durch eine Herzpumpe (Impella). Hochgradig verkalkte Läsionen werden vorher mittels Rotablation vorbehandelt.
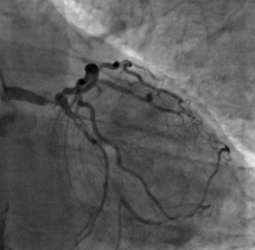
Die koronare Herzkrankheit führt zu Ablagerungen an den Gefäßwänden und Verstopfungen der Gefäße. Hier eine hochgradige Stenose des Hauptstammes der linken Kranzarterie in der Koronarangiographie vor interventionelle Therapie.
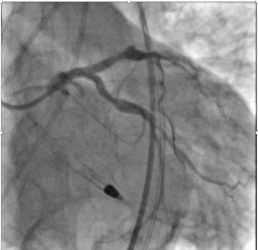
Die Hauptstammstenose wurde mittels Stentimplantation behandelt. Da es sich hier um einen Hochrisikoeingriff handelte, wurde der Eingriff unter dem Schutz einer passageren Herzpumpe (Impella®) durchgeführt. Die Impella®-Pumpe ist im unteren Bereich des Fotos gut zu erkennen.
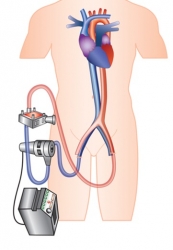
Die Impella®-Pumpe wird über die Leistenarterie direkt in die linke Herz-Kammer eingeführt. Diese kann ca. 5 Liter Blut pro Minute in die Peripherie pumpen. Mit dem ECMO System erfolgt eine Sauerstoffversorgung des Körpers und eine Perfusion des Körpers mit Hilfe einer mobilen Herz-Lungen-Maschine.
Akuter Myokardinfarkt: Erfahrenes Team 24 Stunden am Tag im Einsatz
Zur Behandlung von Patienten mit akutem Koronarsyndrom bzw. akutem Herzinfarkt steht 24 Stunden am Tag ein erfahrenes Team bereit, damit in kürzester Zeit das verschlossene Herzkranzgefäß wiedereröffnet werden kann. In den aktuellen Leitlinien der europäischen Gesellschaft für Kardiologie wird gefordert, dass das Infarktgefäß spätestens 60 Minuten nach Aufnahme des Patienten in die Notaufnahme („Door to balloon – Zeiten“) im Herzkatheterlabor wieder eröffnet ist. Patienten mit kardiogenen Schock werden bereits im Herzkatheterlabor mit einer portablen Herz-Lungen-Maschine (ECMO) oder einer Impella-Pumpe behandelt. Unsere Chest Pain Unit wurde von der Deutschen Gesellschaft für Kardiologie (DGK) zertifiziert. In 90 Prozent aller Fälle gelingt es in Karlsburg, das Infarktgefäß innerhalb einer Stunde nach Eintreffen des Patienten in der Klinik zu eröffnen.
In 25 Jahren erhielten 30.000 Patienten PCI
In den letzten 25 Jahren führten die Kardiologen im Klinikum Karlsburg bei ca. 30.000 Patienten eine interventionelle Koronarintervention (PCI) durch. Damit gehört das Klinikum Karlsburg zu den erfahrensten Einrichtungen in Norddeutschland. Im AOK Navigator wird dem Klinikum Karlsburg eine überdurchschnittliche Behandlungsqualität bei Koronarinterventionen ohne Herzinfarkt bescheinigt.






Die Spezialisten für interventionelle Kardiologie: OA Dr. Ronald Bittner, OA Dr. Basil Alkhlout, OA Dr. Peter Szigat, OA Dr. Frank Szigat, OÄ Dr. Claudia Bischoff, OA Dr. Florian Schmidt.
