Herzrhythmusstörungen
Große Bedeutung wird im Klinikum Karlsburg der Diagnostik und Behandlung von Herzrhythmusstörungen beigemessen. Herzrhythmusstörungen betreffen eine Vielzahl von Menschen. Die meisten dieser Störungen lassen sich durch Elektrotherapie, die der medikamentösen Therapie überlegen ist, gut behandeln. In einem hochmodernen Elektrotherapielabor mit Navigationssytem arbeitet ein auf Herzrhythmusstörungen spezialisiertes Ärzteteam und bietet die modernsten Diagnostik- und Therapieverfahren an. EPU-Labor (Elektrophysiologische Untersuchung und Behandlung)

Oberarzt Dr. Dirk Menzel im „Cockpit“ des Elektro-Physiologie-Labors (EPU). Das EPU-Labor ist ein Herzkatheterlabor für spezielle kathetergestützte Untersuchungen und Behandlungen bei Herzrhythmusstörungen. Über die Leistenvenen werden Katheter überwiegend in den rechten Vorhof aber auch von dort aus in den linken Vorhof durch die Scheidewand platziert und Rhythmusstörungen diagnostiziert und behandelt. Für die Diagnostik werden EKG-Aufzeichnungen vom Inneren des Herzens angefertigt, die Aufschluss über den Ursprung der Rhythmusstörungen geben, die dann durch Ablation verödet werden können.

Ursachen und Therapie von Herzrhythmusstörungen
Anatomisch besteht das Herz aus zwei Vorhöfen und zwei Hauptkammern, dem rechten und linken Ventrikel. Die Vorhöfe und Ventrikel arbeiten koordiniert rhythmisch, das heißt, sie erschlaffen und kontrahieren. Die Kontraktion der Herzmuskelfasern ist Folgeeiner elektrischen Erregung. Durch ein komplexes Geflecht an elektrischen Bahnen (Reizleitungssystem) werden die einzelnen Strukturen geordnet erregt. Der rhythmische Herzschlag (Sinusrhythmus) ist der Tatsache geschuldet, dass es Muskelfasern gibt, die sich quasi selbst erregen und in dem rechten Vorhof als Taktgeber (Sinusknoten) wirken. Bei krankhaften strukturellen Veränderungen der Herzmuskelfasern durch Sauerstoffmangel (Ischämie), durch Entzündung(Myokarditis), Narbenbildung nach Myokardinfarkt, chronische Überdehnung, Druckbelastung bei Herzklappenerkrankungen oder hohem Blutdruck kann dieelektrische Funktion der Membranen gestört sein. So sind Herzrhythmusstörungen eine sehr häufige Begleiterkrankung bei allen Formen von Herzerkrankungen. Sie können sich als harmlose Extraschläge (Extrasystolie) manifestieren oder zu lebensbedrohlichen Zuständen führen, wenn die Herzkammern unkontrolliert mit>200 Schlägen/Minute schlagen oder zu flimmern beginnen. Lebensbedrohliche Herzrhythmusstörungen können mittels elektrophysiologischer Untersuchungen (EPU) erkannt werden. Bei brady- oder tachykarden Herzrhythmusstörungen, unklaren Synkopen oder Herzrhythmusstörungen bei Überleben eines plötzlichen Herztodes.
Die Ursachen für Herzrhythmusstörungen sind vielfältig. Die meisten Herzerkrankungen gehen mit Rhythmusstörungen einher. Aus diesem Grunde streben wir immer auch eine Behandlung der Grundkrankheit an.
Behandlung von Herzrhythmusstörungen
Prinzipiell werden Herzrhythmusstörungen heute auf zwei Wegen behandelt. Durch Ablation oder durch Implantation von Schrittmachern oder Defibrillatoren, der Device-Behandlung. Die Behandlung mit spezifisch antiarrhythmisch wirkenden Medikamenten erfolgt nur noch zeitlich beschränkt vor und nach Ablationen. Nur in seltenen Fällen entschließt man sich zu einer medikamentösen Dauertherapie. Hintergrund sind die schweren Nebenwirkungen von antiarrhythmisch wirkenden Medikamenten.
Ablations-Behandlung
In den letzten Jahren hat es sich gezeigt, dass Medikamente bis auf wenige Ausnahmen längerfristig keine günstige Auswirkung auf Herzrhythmusstörungen haben. Im Gegenteil, viele Medikamente können paradox wirken und Herzrhythmusstörungen sogar verschlimmern und im Extremfall zum Tode führen. Deshalb ist man in der Kardiologie dazu übergegangen, schnelle Herzrhythmusstörungen (Tachykardien) mittels Ablation zu behandeln. Bei dieser Behandlung werden krankhafte elektrisch erregbare Leitungsbahnen, die für die Herzrhythmusstörung verantwortlich sind, mittels Überhitzung des Gewebes (Radiofrequenz-Ablation) oder durch Kühlung des Gewebes (Kryo-Ablation) unterbrochen. Dies geschieht in speziell dafür ausgerüsteten Herzkatheterlaboren. In Karlsburg werden die Eingriffe in einem Elektrophysiologie-Labor (EP-Labor) von erfahrenen Ärzten durchgeführt. Mittlerweile ist es Stand der Forschung, dass die Ablationstherapie der medikamentösen Therapie überlegen ist. Häufig führt die medikamentöse Therapie zu Nebenwirkungen, die ein Absetzen der Substanzen erfordert. Dies betrifft fast alle Herzrhythmusstörungen. Deshalb setzen wir Medikamente überwiegend nur noch überbrückend ein.
Vorhofflimmern
Vorhofflimmern ist eine Herzrhythmusstörung, die die Herzvorhöfe betrifft. Tritt Vorhofflimmern auf, wird der normale regelmäßigen Rhythmus des Herzens (Sinusrhythmus) ersetzt durch unregelmäßige kreisende Erregungswellen und das Herz gerät “aus dem Takt“ und kann oft auch zu schnell schlagen. Vorhofflimmern kann anfallsartig auftreten und nach wenigen Minuten bis Stunden wieder aufhören, dann nennt man es auch „paroxysmales“ Vorhofflimmern. Von „persistierendem“ Vorhofflimmern spricht man, wenn das Vorhofflimmern länger andauert. Insbesondere unbehandelt häufen sich die Anfälle im Verlauf und können dauerhaft anhalten. Vorhofflimmern ist verbunden mit einem erhöhten Schlaganfallrisiko und einer verminderten Herzleistung. Besteht Vorhofflimmern mit schnellem Herzschlag, das mit Luftnot und Unruhe einhergeht, kann mit einer elektrischen Kardioversion („Elektroschock“) schnell wieder ein Sinusrhythmus erreicht werden. In der Regel kommt es nach einer Kardioversion ohne einer antiarhythmischen Begleitmedikation wieder schnell zu einem Rezidiv des Vorhofflimmerns. Hier ist in den meisten Fällen die Therapie der Wahl die Ablation mit überbrückender medikamentöser Therapie. Es stehen zwei kausale Therapieverfahren zur Wahl:
- Kryo-Ablation. Bei diesem Verfahren werden die Übergänge der vier Pulmonalvenen in den linken Vorhof durch eine lokale Kälteexplosion (-80 Grad) elektrisch isoliert. VIDEO
- Radiofrequenz-Ablation Bei diesem Verfahren werden die Übergänge der vier Pulmonalvenen in den linken Vorhof durch die Applikation von Wärme elektrisch isoliert. VIDEO
AV Reentry-Tachykardien
Plötzliches anfallsartiges Herzrasen kann auch durch kreisende Erregung zwischen Herzvorhof und Kammer entstehen. Ursächlich hierfür sind „zusätzlich“ aktive Leitungsbahnen, die angeboren sind und oft erst im Laufe des Lebens Beschwerden machen. Auffällig dabei ist das Herzrasen mit plötzlichem Beginn und abrupten Ende. Patienten spüren dies oft durch Herzklopfen, Angstzuständen und Leistungseinschränkung. Diese Form der Herzrhythmusstörungen wird als „gutartig“ bezeichnet. Therapie der Wahl ist hier auch die Ablation.
Ventrikuläre Rhythmusstörungen
Herzrhythmusstörungen aus den Kammern werden auch als „ventrikuläre Herzrhythmusstörungen“ bezeichnet und sind überwiegend bösartige Rhythmusstörungen, da sie zum Tode führen können. Meistens werden sie ausgelöst und bedingt durch Herzmuskelgewebserkrankungen z.B. im Rahmen von Durchblutungsstörungen. Oft ist hier auch die Ablation Therapie der Wahl mit begleitender medikamentöser Therapie.
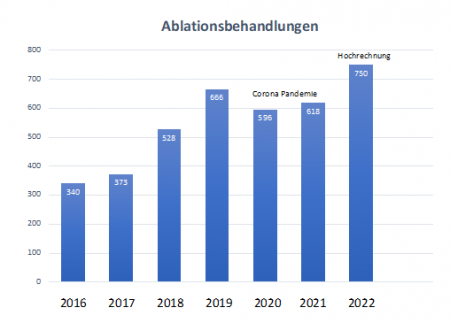
Im Klinikum Karlsburg nimmt die Anzahl von elektrophysiologischen Ablationsbehandlungen jährlich zu. Durch Ausweitung unserer Untersuchungskapazitäten wollen wir die Wartezeiten verkürzen.
„Device“-Therapie
Im Klinikum Karlsburg werden hochwertige Systeme des deutschen Herstellers BIOTRONIK implantiert. Die erforderliche Nachsorge nach Device-Implantation kann der Kardiologe auch durch eine telemedizinische Unterstützung im Rahmen eines Homemonitorings ambulant leisten.
Verhütung des plötzlichen Herztodes durch Implantation automatischer Kardioverterdefibrillatoren (ICD)
Bei Patienten, die ein hohes Risiko besitzen, an bösartigen Rhythmusstörungen wie z.B. Kammerflimmern zu versterben, implantieren wir Defibrillatoren. Diese Geräte erkennen automatisch solche gefährlichen Herzrhythmusstörungen und können diese durch Stimulations-Algorithmen beenden und/oder einen Elektroschock auslösen, der das Rhythmusereignis damit beendet. Man kann durchaus vom „Notarzt unter der Haut“ sprechen.
Herzschrittmacher
Schlägt das Herz zu langsam, muss unter Umständen ein Herzschrittmacher implantiert werden. Diese Systeme stimulieren nach Bedarf den rechten Vorhof und Ventrikel, wenn die Sonden eine langsame Herzschlagfolge erkennen. Bei Patienten mit einer Herzschwäche, die eine dauernde Stimulation benötigen, implantieren wir komplexe Schrittmachersysteme, die beide Herzkammern stimulieren.
Implantation biventrikulärer Herzschrittmacher bei Herzschwäche und Linksschenkelblock (Cardiale Resynchronisationstherapie, CRT)
Patienten mit anhaltender Herzschwäche und auffallendem EKG-Befund (Schenkelblock) können mit einem CRT-Aggregat therapiert werden. Die Auswurfleistung des Herzens wird gesteigert, indem beide Kammern wieder synchron schlagen. Hier wird eine zusätzliche linksseitige Kammer-Sonde über die Herzvene (Koronarsinus)platziert und mit einem CRT-Schrittmacher/-Defibrillatoraggregat verbunden.
Telemedizin
Für die Möglichkeiten der Aufzeichnung von Herzrhythmusstörungen sind zunehmend verschiedene extern (von außen) tragbare aber auch interne/implantierte Systeme entstanden. Durch Device-Nachsorgen sowie auch durch telemedizinische Kontrollen der Cardio-Mems-Implantate ist eine Rhythmuskontrolle teilweise gut möglich. Ein alltäglich von außen tragbares EKG-Ableitungsgerät ist z.B. eine Apple-Uhr, die die Erfassung einer EKG-Ableitung möglich macht. Somit können Erfassung und Auswertung zeitlich und örtlich versetzt erfolgen. Aufgezeichnete Rhythmusstörungen können so in der Überwachung/Telemedizin zunehmend diagnostiziert und einer weiteren Behandlung zugeführt werden. Aber auch zur Aber auch zur Nachkontrolle haben diese Systeme eine zunehmende Relevanz. So können auch wir im Klinikum unsere Patienten umfänglich nachbetreuen und ein individuelles Therapiekonzept festlegen. Mehr Informationen Telekardiologie
Team mit großer Erfahrung

Thomas Glaß, Dr. Peter Szigat, Stefanie Lehrkamp, Heiner Jeschke, Dr. Danika Städing, Dr. Dirk Menzel, Lidia Höpfner (von links).
